Usamos el termino placenta previa (PP) cuando la placenta se inserta parcialmente o en su totalidad al orificio del cuello uterino. La placenta también puede estar parcial o totalmente insertada en el segmento uterino inferior. La placenta se denomina previa porque antecede a la presentación a partir de la semana 20 de gestación.
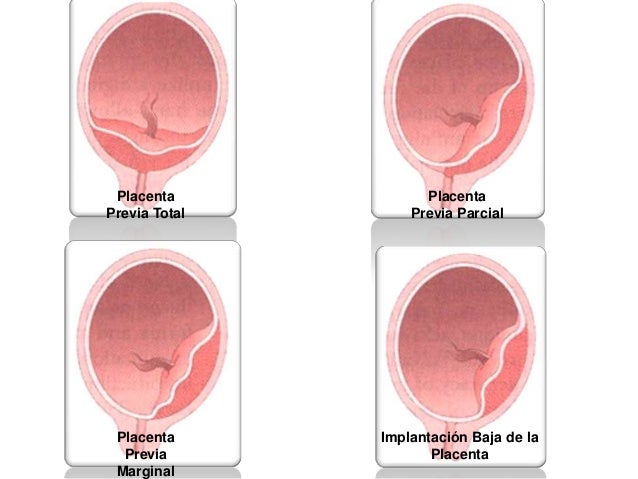
La placenta previa se clasifica en 4 tipos:
- Placenta Previa Total: Ocluye completamente el orificio interno del cuello uterino.
- Placenta Previa Parcial: La placenta cubre parte del orificio cervical interno.
- Placenta Previa Marginal: El borde placentario llega al orificio cervical interno.
- Placenta de inserción baja: Borde placentario a menos de 2 cm del orificio cervical interno.
Complicaciones:
- Shock hipovolémico
- Anemia aguda
- Puede ocasionar disminución de flujo placentario, con sus consecuencias
- Ruptura prematura de membranas (RPM)
- Desprendimiento de placenta
Factores de Riesgo
Un factor de riesgo es aquello que aumenta la probabilidad de adquirir una enfermedad o afección. Los factores de riesgo incluyen:
- Mujeres multíparas
- Edad materna avanzada
- Gestación múltiple
- Miomas submucosos y pólipos endometriales
- Antecedentes de legrado
- Antecedentes de cesáreas
- Placenta previa en el embarazo anterior
- Edad mayor de 35 años
Otros factores de riesgo
- tabaquismo, cocaína, razas negras y asiática, historia de desprendimiento prematuro de la placenta normalmente insertada.
Cuadro Clínico
El síntoma clásico y único de la placenta previa es la metrorragia de la segunda mitad del embarazo, caracterizada por:
- Sangre roja, fresca y rutilante
- Silenciosa, indolora (salvo presencia de contracciones)
- Sorpresiva: aparece con frecuencia en reposo, sin molestias previas.La embarazada puede despertar en una poza de sangre.
- Externa: compromiso materno en relación a la hemorragia.
- La primera hemorragia habitualmente es de regular cuantía,generalmente cesa en forma espontanea.
- Recidivantes: los episodios de hemorragia se presentan con intervalos cada vez menores y as abundantes a medida que progresa la gestación.
Diagnostico
- El hecho clínico más característico es la aparición brusca de metrorragia indolora en gestación mayor de 22 semanas.
- El diagnóstico contundente se hace mediante el uso de la ecografía.
- Se considera todas aquellas causas de hemorragia durante la segunda mitad de la gestación: desprendimiento prematuro de placenta (DPP), rotura uterina, lesiones vaginales o cervicales.
Exámenes Auxiliares
- Hemograma completo
- Grupo sanguíneo y Rh
- Perfil de coagulación
- Glucosa
- Urea y Creatinina
- Examen completo de orina
Tratamiento
- El estado materno: hemorragia intensa ( cesárea )
- El estado del feto: sufrimiento fetal (cesárea) y muerte fetal ( vía vaginal).
- Variedad anatómica de la placenta: placenta oclusiva (cesárea) y placenta no oclusivas (vía vaginal).
Bibliografía
- http://repositorio.urp.edu.pe/bitstream/handle/urp/523/Guisado_c.pdf?sequence=1&isAllowed=y
- http://webcache.googleusercontent.com/search?q=cache:http://repositorio.upica.edu.pe/bitstream/123456789/30/3/GRETEL%2520MARTINEZ%2520PADILLA%2520-%2520PLACENTA%2520PREVIA.pdf
- http://repositorio.ujcm.edu.pe/bitstream/handle/ujcm/255/Orfelinda_TrabajoAcademico_SegundaEspecialidad_2017.pdf?sequence=1&isAllowed=y
- http://www.mpfn.gob.pe/escuela/contenido/actividades/docs/4044_2.pdf